Comprendre son compte rendu NeuroCoach
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.
Sommaire
Rappel sur le fonctionnement du NeuroCoach
Vous avez réalisé un enregistrement ECG à l’aide de notre dispositif médical NeuroCoach. Avant de rentrer dans le détail de l’analyse qui vous a été restituée sous forme de compte rendu, petit rappel sur le fonctionnement du NeuroCoach.
La solution NeuroCoach fonctionne comme vous avez pu le voir en deux étapes :
- Un enregistrement réalisé par vous-même à domicile
- Une analyse de votre enregistrement par nos experts
L'enregistrement
Le dispositif NeuroCoach a enregistré durant votre sommeil votre signal cardiaque. Pourquoi s’intéresser au signal cardiaque ? Car il regorge d’informations intéressantes et permet de faire un point sur votre état de forme. Un enregistrement sur une nuit a le bénéfice d’obtenir un enregistrement sur une durée assez importante (environ 8h de sommeil) et sur une période où votre organisme n’est pas agressé par l’environnement (bruit, lumière), ce qui permet d’avoir un signal épuré de perturbations dues à l’activité du quotidien.
Un enregistrement suffit pour faire le point car ce que nous recherchons sont des risques qui varient peu d’une nuit à l’autre.
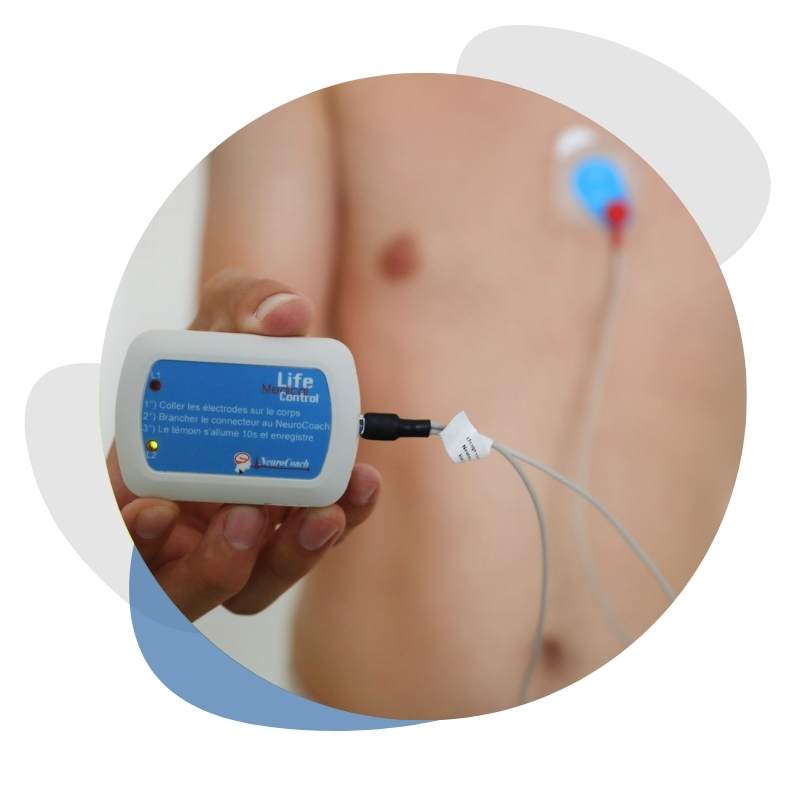
L'analyse
Une fois que vous avez procédé à l’enregistrement de votre signal cardiaque, ce sont nos équipes qui sont rentrées en scène.
Comment ça se passe ? Votre signal est analysé pour rechercher des « anomalies » c’est-à-dire des moments où le signal présente une irrégularité. Il faut savoir que chaque cœur bat de manière qui lui est propre. Nos équipes recherchent donc des irrégularités par rapport aux battements de votre cœur.
Nous exploitons votre signal du mieux possible. Nous recherchons plusieurs types d’informations, à l’aide de différentes méthodes et outils. Le but est de pouvoir vous donner le plus d’informations possibles. C’est pourquoi nous ne nous contentons pas d’analyser le signal cardiaque dans le but de trouver des risques cardiaques mais également des risques liés à votre sommeil et votre système nerveux autonome.
Cette analyse fait ensuite l’objet d’un compte rendu, que vous avez reçu et pour lequel vous trouverez des informations ci-dessous.
Rappel sur le cadre d'utilisation du NeuroCoach
Pour rappel le NeuroCoach est utilisé en prévention primaire. Le but est de vous permettre de faire le point sur des facteurs de risques qui sont souvent asymptomatiques, et qui sont donc difficiles à déterminer par soi-même. Si l’on prend l’exemple de l’apnée du sommeil c’est souvent le conjoint qui s’en rend compte avant la victime elle-même.
Notre volonté à travers cet outil simple d’utilisation, est de vous permettre de connaître la potentielle présence de facteurs de risques
- qui sont connus comme étant des facteurs de risques vasculaires,
- pour lesquels ils existent des solutions
- et pour lesquels plus on va avoir une action dessus de façon précoce plus cette action sera efficace.
Vous comprenez donc l’intérêt fort d’intervenir en prévention primaire, c’est-à-dire en anticipation de problème de santé.
Faites faire le test à vos proches
Quelques données sur l'AVC aujourd'hui
Avant d’évoquer les facteurs de risques rappel rapide sur l’AVC.
L’AVC aujourd’hui affecte 155 000 nouvelles victimes chaque année en France avec une progression à la hausse. C’est aujourd’hui la 1ère cause de mortalité chez la femme et la 1ère cause de handicap acquis chez l’adulte.
En effet l’AVC est un évènement brutal dans une vie qui peut causer la mort bien sûr, et qui entraine dans 3 cas sur 4 des séquelles. L’AVC est loin d’être anodin pour la victime et son entourage.
Contrairement à certaines idées reçues l’AVC peut frapper à tout âge, même chez les enfants.
La prévention ne permet pas d’exclure tout risque d’AVC, mais une bonne hygiène de vie couplée à une prévention active de ses facteurs de risques (fibrillation atriale, hypertension, cholestérol, apnée du sommeil…) permettrait selon l’organisation mondiale de l’AVC de réduire le risque de 90%.
Il est également très important de savoir reconnaître les signes d’un AVC pour pouvoir agir vite, car face à l’AVC votre réaction va véritablement faire la différence et chaque minute compte.

Comprendre la fibrillation atriale
Ce que c'est
La Fibrillation Atriale (FA) est un trouble du rythme cardiaque très fréquent l’âge venant. Ce trouble du rythme correspond à une activité électrique anarchique des cellules musculaires des oreillettes. L’absence d’activité électrique coordonnée détermine l’absence de contraction des oreillettes, avec un certain degré de stagnation sanguine dans les oreillettes, faute du brassage du sang habituellement provoqué par une contraction homogène et forte des oreillettes.
La FA augmente de 31% le risque d’arrêt cardiorespiratoire
Elle est responsable de 50% des AVC ischémiques.
Les conséquences
Cette absence de contraction coordonnée a deux conséquences importantes.
- La première conséquence est un débit cardiaque qui est limité avec une fatigue à l’effort et parfois même au repos. Cette première conséquence n’est pas la plus grave.
- La deuxième conséquence, bien plus grave, est la fabrication de caillots dans l’oreillette, caillots qui vont se développer en raison de la stagnation du sang dans l’oreillette. Ces caillots vont alors pouvoir migrer et être envoyés dans la circulation avec des conséquences dramatiques, notamment la survenue d’AVC. La destination de ces caillots détachés est souvent le cerveau, provoquant un AVC, ou un AIT qui est un AVC rapidement résolutif. Ils peuvent aussi gagner un rein ou n’importe quel autre organe.
La fréquence de l’AVC en présence de fibrillation atriale est importante, cinq sujets sur cent subissant un AVC chaque année. Sur cent sujets, cinquante auront donc subi un AVC au bout de dix ans
Votre compte rendu met en lumière la présence d'un risque de fibrillation atriale?
Pas de panique, sachez qu’un exemplaire de votre compte rendu a été envoyé à votre médecin pour l’en informer. S’il n’a pas encore pris contact avec vous nous vous invitons à le faire. Ce dernier va alors pouvoir investiguer d’avantage et poser un diagnostic qui lui permettra de mettre en place le traitement adéquat.
Si vous avez une question à ce sujet vous pouvez nous contacter à assistance@neurocoach.fr
Autres toubles cardiaques ?
Vous n’avez pas de fibrillation atriale identifier dans votre compte rendu, mais tout un tas de nom bizarres tels que « ESC », « ESSV », « Bigéminismes », « Doublets » … Pas d’inquiétude, nous avons tous des irrégularités qui peuvent survenir lors des battements. C’est souvent la quantité ou la présence de combinaison d’événements qui va amener à pousser les investigations. Encas de doutes n’hésitez pas à présenter votre compte rendu avec votre médecin pour en parler avec lui. Il pourra alors vous rassurer ou faire des tests complémentaires si cela est nécessaire.
Sachez que toutes les informations utiles se trouvent sur votre première page de compte rendu notamment dans la partie commentaires. Une page dédiée aux risques de troubles cardiaques est disponible en page 3 et est plus détaillée. Elle est plus spécifiquement destinée à votre médecin pour lui montrer ce que nous avons observé sur votre signal cardiaque.

Comprendre les apnées du sommeil
La définition de l’apnée du sommeil a été donnée pour la première fois en 1972 par le professeur français Christian Guilleminault (Cocorico). Le phénomène d’apnées du sommeil est caractérisé par la répétition d’arrêts respiratoires pendant le sommeil. La fréquence de ces derniers en détermine la gravité.
On distingue deux types d’apnées différentes :
- Les apnées centrales : absence de commande ventilatoire cérébrale (c’est-à-dire absence de mouvement thoracique)
- Les apnées obstructives : les voies aériennes supérieures sont obstruées pendant plus de 10 secondes et peuvent dépasser 1 minutes (c’est-à-dire qu’il est possible de ne pas recevoir d’oxygène pendant ce laps de temps). Dans ce cas de figure, ce sont les voies aériennes normalement tendues pour laisser passer l’air, qui se collabent, empêchant le passage de l’air.
« L’apnée du sommeil c’est un trouble respiratoire nocturne, qui va se répéter de multiples fois dans la nuit, qui correspond à une obstruction des voies aériennes supérieures, donc derrière la langue sur la zone du pharynx. Et donc ce n’est pas pour la plupart des apnées un arrêt vraiment de la commande respiratoire, c’est une fermeture des voies aériennes et donc une mini asphyxie qui va se répéter tout au long de la nuit. »
Pr Frédéric ROCHE, CHU de Saint-Etienne
Mettre les 10sec .
Contrairement à ce que certains peuvent penser l’apnée du sommeil peut survenir à tout âge même chez l’enfant, bien que la prévalence de risque augmente et devient significative à partir de 45 ans. C’est d’ailleurs pourquoi il est recommandé à partir de cet âge là de surveiller ses risques tous les 2-3 ans pour s’assurer que des apnées du sommeil ne sont pas en train d’apparaître.
En revanche comme vous vous en doutez l’apnée du sommeil n’est pas toujours visible, et facilement détectable puisqu’elle se produit durant le sommeil. Cela a pour conséquence qu’elle est trop sous-diagnostiquée voire pas diagnostiquée du tout. On estime que 80% des personnes qui en souffrent l’ignorent, et qu’il faut entre 8 à 10 ans après son apparition pour qu’elle soit recherchée et diagnostiquée. Vous comprenez donc tout l’intérêt d’avoir fait un enregistrement NeuroCoach en prévention afin de vérifier s’il existe un risque avant que celui-ci ne devienne trop important.
Il faut savoir que l’apnée du sommeil peut avoir de lourdes conséquences, mais que plus elle sera prise ne charge tôt plus il sera simple d’y agir dessus.
Si votre compte rendu montre un risque faible ou modéré nous vous conseillons de pratiquer une activité physique régulière afin de réduire ces apnées. Si vous êtes en surpoids, sachez que la perte de poids peut permettre de réduire le nombre d’apnées également. N’hésitez pas à en parler avec votre médecin pour vous faire accompagner.
Si votre compte rendu montre un risque élevé d’apnée du sommeil. Nous vous encourageons à en parler avec votre médecin traitant ou cardiologue. Il est intéressant de poursuivre l’examen avec un test de type polygraphie ou polysomnographie pour étudier de manière plus approfondie votre sommeil. Votre professionnel de santé mettra alors les outils qu’il faut pour corriger la situation, en fonction notamment de votre ressenti actuel (est-ce que vous vous sentez fatigué ou pas par exemple).
Enfin pour finir nous avons précédemment évoquer les conséquences de l’apnée du sommeil. En effet elles peuvent être multiples. L’apnée du sommeil est notamment responsable d’endormissement ce qui est la principale cause d’accident sur autoroute. L’exposition aux accidents de la route est 6 à 7 fois plus importante pour les apnéiques non traités.
L’apnée du sommeil entraine également à terme de l’hypertension et des inflammations qui à leur tour favorisent des risques d’infarctus (du myocarde ou cérébraux). L’apnée du sommeil non traitée double le risque de faire un AVC.
Réflexes à avoir
Il est possible d’avoir de l’hypertension sans apnées du sommeil par contre l’inverse n’est pas juste, l’apnée entraine obligatoirement une hypertension d’abord intermittente, puis chronique.
- Vous souffrez d’Hypertension ?
Dans de nombreux cas l’hypertension est une résultante d’apnée du sommeil. L’apnée du sommeil n’est pas toujours la cause de l’HTA, en revanche si elle l’est et que vous ne le savez pas vous pourriez très bien ne pas traiter la cause de votre problème. Il arrive que l’on prescrive plusieurs hypertenseurs à une même personne pour faire baisser sa tension sans grand résultats. Au-delà de 3 hypertenseurs prescrits en même temps on peut sérieusement penser à la piste de l’apnée du sommeil. Faire un diagnostic pour l’apnée du sommeil permet donc de déterminer si l’hypertension provient de là et ainsi mettre en place un traitement plus adapté. Si l’apnée est avérée, un traitement par exemple par Pompe à Pression Continue (masque) couplé à un hypertenseur peut être bien plus efficace, et ce, avec des résultats dans les jours qui suivent. Le traitement de l’apnée du sommeil sur l’HTA a été prouvé. Vous traitez alors votre problème d’apnée et d’hypertension. Cette solution peut permettre de diminuer la dose d’hypertenseur ou de réduire la quantité de médicaments.
On estime que 10 à 30% des hypertendus sont résistants aux traitements disponibles à ce jour.
- Votre compte rendu montre un risque modéré à sévère d’apnée du sommeil ?
Savez-vous si vous avez de l’hypertension ? Normalement pendant le sommeil la pression diminue de l’ordre de 10% par rapport à la pression de la journée. En cas d’apnées, l’hypertension va rester au même niveau de jour et de nuit dans le meilleur des cas, ou bien être supérieure la nuit. L’idéal serait de comparer ses valeurs le jour et la nuit. On pense d’ailleurs que les maux de têtes au réveil, fréquents dans le cas d’apnées du sommeil, sont la conséquence d’une forte hypertension durant le sommeil.
Notre conseil, en cas d’apnées du sommeil pensez à surveiller l’évolution de votre tension artérielle.
Comprendre le système nerveux autonome
Le terme de système nerveux autonome ou SNA a été proposé pour la première fois en 1898 par John Newport Langley pour décrire « le système sympathique et le système nerveux autonome associé des nerfs craniaux et caudaux, et le système nerveux local des intestins ». Le SNA est donc connu depuis plus d’un siècle pourtant beaucoup de mystère plane encore autour de lui, et peu nombreuses sont les personnes qui en ont entendu parlé à la différence du cerveau ou du cœur que nous connaissons tous.
Le SNA se trouve dans notre cerveau, dans une des parties du système nerveux central. (mettre photo)
Comme pour l’ensemble du système nerveux, les nerfs communiquent entre eux en échangeant des neurotransmetteurs. D’ailleurs le premier neurotransmetteur a avoir été mis en évidence était entre neurones se situant dans le système nerveux autonome.
Vous pouvez trouver plusieurs appellations du SNA, qui en fonction du contexte peut s’appeler système nerveux viscéral, végétatif ou involontaire.
Le SNA se définit comme l’ensemble des structures nerveuses centrales et périphériques qui concourent à régler le fonctionnement homéostasique de tous les organes. Pour garder l’homéostasie, c’est à-dire l’équilibre de l’organisme, l’activité SNA est fortement dépendante des influences venues de l’environnement comme à celles de l’organisme lui-même. Le rôle du SNA est donc d’équilibrer l’activité globale de l’organisme, tout autant que l’équilibre entre les organes eux-mêmes.
Il utilise principalement deux leviers qui apparaissent sur votre compte rendu, l’orthosympathique et le parasympathique.
Le rôle de chacun
Globalement l’orthosympathique va être le levier d’accélération musculaire et cardiovasculaire par le SNA, qui va notamment sécréter la molécule que l’on connait tous, l’adrénaline. C’est à travers l’orthosympathique que le SNA va pouvoir nous injecter de l’adrénaline lorsqu’on en a besoin. Il faut savoir qu’une fois la fabrication de l’adrénaline lancée elle va être présente longtemps dans notre organisme. Un événement pour lequel on va générer de l’adrénaline le matin par exemple continuera de se ressentir dans notre organisme le soir.
En revanche on peut parler d’action métabolique pour le parasympathique.
Le parasympathique a ainsi une action de récupération. L’hormone neurotransmetteur est dans ce cas l’acétylcholine.
Ces deux hormones, adrénaline et acétylcholine sont en équilibre. Le jour il y a prédominance de l’adrénaline, la nuit de l’acétylcholine. L’adrénaline est toujours abondante, Il est plus difficile d’augmenter l’acétylcholine. C’est en général pendant le sommeil, ou autres périodes de repos, durant ce qu’on appelle usuellement le sommeil réparateur que le système nerveux autonome sécrète le plus d’acétylcholine et fait majeur, participe fortement à la régénération de notre système nerveux. En vieillissant on perd tous, progressivement, du parasympathique.
Afin de réguler nos besoins en sang, en oxygène ou en sucre par exemple, le SNA va faire appel à ses deux leviers, et va pencher plus ou moins d’un côté ou de l’autre. Le fait de faire ça, va permettre de jouer sur l’ouverture du diamètre des vaisseaux par exemple. Mais vous l’aurez compris bien que complémentaires, l’orthosympathique et le parasympathique sont chacun à une extrémité du bâton, ce qui explique que lorsque l’un s’exprime c’est au détriment de l’autre.
Comment lire votre compte rendu?
Ce qu’il est donc important de regarder sur votre compte rendu c’est à la fois le niveau de votre orthosympathique et parasympathique individuellement, l’un par rapport à l’autre et votre puissance totale.
La puissance totale c’est votre puissance neurologique, plus elle est haute plus cela signifie que vous avez du tonus. A l’inverse si elle est basse cela signifie que vous êtes rapidement voire très rapidement fatigué€.
Ensuite vous l’aurez compris il faut que vous ayez votre niveau d’orthosympathique et de parasympathique le plus élevé possible (dans le vert). Votre niveau est calculé par rapport à votre âge qui est la référence des moyennes attendues.
Il faut également s’assurer que l’écart entre les deux n’est pas trop important (c’est le ratio). En effet ce n’est pas bon sur le long terme d’avoir un des deux leviers (et généralement l’orthosympathique) très élevé et l’autre très faible. Il faut se rapprocher le plus possible de l’équilibre.
Je vous invite fortement à regarder notre mini-cours sur la lecture du compte rendu pour comprendre comment interpréter son graphique.
Le rôle de l'activité physique
Bonne nouvelle, il existe un remède qui permet d’avoir une action bénéfique sur tout votre organisme et qui peut vous permettre de rééquilibrer votre SNA également c’est l’activité physique !
Eh oui on en parle de plus en plus mais c’est parce qu’elle a véritablement une action positive sur notre santé.
La définition de l’OMS a son sujet est donc : « tout mouvement corporel produit par les muscles squelettiques qui requiert une dépense d’énergie. L’activité physique désigne tous les mouvements que l’on effectue notamment dans le cadre des loisirs, sur le lieu de travail ou pour se déplacer d’un endroit à l’autre. Une activité physique d’intensité modérée ou soutenue a des effets bénéfiques sur la santé »
Le sport fait donc partie de l’activité physique, mais l’activité physique ne se résume pas au sport. Faire le ménage ou promener son chien sont également des pratiques d’activité physique.
La pratique de l’activité physique va entrainer une réponse du SNA. Cette réponse va se faire en trois temps.
A court terme, c’est-à-dire durant la phase d’effort, nous allons avoir une augmentation de la fréquence cardiaque. Cette hausse de la fréquence cardiaque va donc réduire le niveau de parasympathique voire même l’éteindre complétement lorsqu’on atteint 40% de son maximum. Et vous l’aurez compris si le parasympathique s’efface c’est pour laisser la place à l’orthosympathique qui va progresser jusqu’à la fin de l’exercice.
A moyen terme, c’est-à-dire pendant une bonne journée, si la séance d’activité physique a été intense, l’orthosympathique va rester prédominant.
Au bout de 2 jours en moyenne on observe ensuite une phase de rebond. C’est le moment où le parasympathique reprend sa place, voire même devient plus fort qu’il ne l’était avant la séance d’activité physique 2 jours plus tôt. On a enrichi son capital. Imaginez que vous prêtiez de l’argent à un ami. Vous lui donnez 2€ et il s’engage à vous donner 50 centimes en plus pour vous remercier du prêt. Vous avez durant une période, 2€ en moins sur votre compte. Mais lorsque votre ami vous rembourse votre capital passe à 2€50 et non plus 2€. Imaginez maintenant que vous répétiez l’opération régulièrement. Votre capital augmente petit à petit. C’est exactement la même chose pour le parasympathique.
A l’inverse une pratique sportive intense trop régulière peut avoir des effets néfastes. En effet ceci peut entrainer une surcharge et favoriser la blessure. Vous risqueriez de vous endettez si vous prêtiez de l’argent lorsque vos 2€ sont sortis. Vous seriez alors obligé de puiser dans vos ressources.
Il est donc important de connaître son SNA pour d’une part savoir dans quel état de forme on se situe mais également pour savoir ce qu’il faut faire pour le corriger, aller mieux, et donc réduire ses risques.
Si le sujet vous intéresse vous pouvez trouver des articles en lien avec le sujet sur notre blog, et intervention en entreprise ?